Lupus hastalığı nedir? Sistemik Lupus Eritematozus (SLE) hastalığı belirtileri, teşhis ve tedavi yöntemleri neler? Halk arasında kelebek hastalığı olarak da bilinen Lupus hastalığının, belirtilerini, teşhis ve tedavisi hakkındaki açıklamaları haberimizden görebilirsiniz.
Lupus hastalığı nedir? Sistemik Lupus Eritematozus (SLE) hastalığı belirtileri, teşhis ve tedavi yöntemleri nelerdir? Lupus hastalığıyla ilgili detaylı bilgileri sayfamızda sizlerle paylaşıyoruz. Lupus hastalığı nedir, belirtileri neler? Tedavisi nasıl yapılır? gibi merak edilen tüm detayları yazımızdan görebilirsiniz.
LUPUS HASTALIĞI NEDİR?
Çok sık görülen bir hastalık olmamasına rağmen kadınlarda görülme sıklığının erkeklerden 9 kat fazla olması! Uzun adı “Sistemik Lupus Eritematozus (SLE) olan hastalık sebebi bilinmeyen, bağışıklık sisteminin kendi doku ve organlarını hedef alarak savaştığı, kronik bir hastalıktır. Lupus, Latince’de “kurt” demek.
Hastalığa bu ismin verilmesi hastanın yüzündeki derinin görüntüsünden kaynaklı. Nedeni bugün için tam olarak bilinmese de bu iltihabi hastalıkta genetik miras, çevre koşulları, stres, enfeksiyon, yorgunluk ve hormonal değişikliklerin payı olduğu biliniyor. Genetik olarak yatkınlığı olan kişilerde çevresel bir faktörün (güneş ışığı, virüsler, kimyasallar, gıdalar, ilaçlar vb.) etkisiyle ortaya çıkan, bağışıklık sisteminin normal çalışmamasından kaynaklanan lupus, cilt, böbrekler, kan hücreleri, beyin, kalp ve akciğerler dahil birçok organda görülebilir.
NASIL TEŞHİS EDİLİR?
SLE tanısı, diğer hastalıklar dışlandıktan sonra belirtiler (ağrı gibi), bulgular (ateş gibi), kan ve idrar testlerinin birleşimiyle konur. Tüm bulgu ve belirtiler aynı anda mevcut değildir ve bu durum, SLE'nin çabuk teşhis edilmesini güçleştirir. SLE’yi diğer hastalıklardan ayırt etmeyi kolaylaştırmak için Amerikan Romatoloji Koleji (ACR) tarafından SLE'ye işaret eden 11 maddelik bir tanı kriterleri listesi hazırlamıştır.
Bu kriterler, SLE hastalarında gözlenen bazı en yaygın belirti/ anormalliklere karşılık gelir. Kesin tanı koymak için, bir hastada hastalığın başından itibaren herhangi bir zamanda bu 11 kriterden en az 4’ünün oluşması gereklidir. Öte yandan tecrübeli bir hekim, 4 kriterden daha azı mevcutken dahi SLE tanısı koyabilir. Bahsedilen kriterler şunlardır:
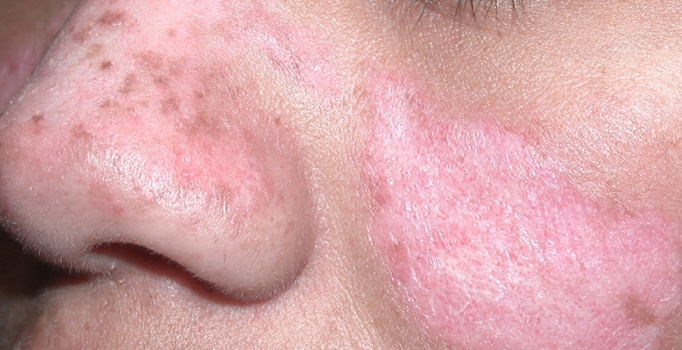
'Kelebek' döküntü
Yanaklarda ve burun köprüsü üzerinde meydana gelen kırmızı bir döküntüdür.
Işığa karşı hassasiyet
Işığa karşı hassasiyet, güneş ışığına karşı aşırı deri reaksiyonudur. Genelde giysilerle örtülen kısımda görülmez.
Diskoid lupus
Yüzde, kafa derisinde, kulaklarda, göğüste ve kollarda görülen bozuk para şeklinde, pullu ve kabarık döküntüdür. Bu lezyonlar iyileşirken iz bırakabilir. Diskoid lezyonlar siyahlarda diğer ırklardan daha yaygın görülür.
Mukozal ülserler
Ağızda ya da burunda ortaya çıkan küçük yaralardır. Genellikle ağrısızdır fakat burun ülserleri, burun kanamasına neden olabilir.
Artrit
Artrit, SLE hastası çocukların büyük çoğunluğunu etkiler. El, el bileği, dirsek, diz veya kol ile bacaklardaki diğer eklemlerin şişmesine ve ağrımasına neden olur. Ağrı gezici olabilir, yani bir eklemden diğerine geçer ve vücudun iki tarafında aynı eklemlerde görülebilir. SLE artriti genelde kalıcı değişikliklere (deformite) neden olmaz.
Plörit
Plörit akciğerleri saran tabaka olan plevranın, perikardit ise kalbi saran tabaka olan perikardın iltihaplanmasıdır. Bu hassas dokulardaki iltihaplanma, kalp ve akciğer çevresinde sıvı toplanmasına neden olabilir. Plörit, nefes alırken artan türde bir göğüs ağrısına neden olur.
Böbrek tutulumu
SLE’li çocukların neredeyse tümünde vardır ve çok hafiften çok şiddetliye kadar değişir. Başlangıçta genellikle belirti vermez ve ancak idrar tahlili ve böbrek işlevine yönelik yapılan kan tetkikleriyle saptanabilir. Belirgin böbrek hasarı olan çocuklarda idrarda protein ve/veya kan ve özellikle ayaklarda ve bacaklarda olmak üzere şişlik görülebilir.
Merkezi sinir sistemi
Merkezi sinir sistemi tutulumunun ortaya çıkış şekilleri arasında; baş ağrısı, nöbetler ve dikkati toplamada ve anımsamada güçlük, duygu durum değişiklikleri, depresyon ve psikoz (düşünmenin ve davranışın bozulduğu ciddi bir mental durum) gibi nöro-psikiyatrik tablolar yer alır.
Kan hücresi bozuklukları
Bu bozukluklar, otoantikorların kan hücrelerine saldırması nedeniyle oluşur. Kırmızı kan hücrelerinin (oksijeni akciğerlerden vücudun diğer bölümlerine taşırlar) yıkımına hemoliz denir ve bunun sonucunda hemolitik anemi gelişebilir. Bu yıkım görece yavaş ve hafif olabileceği gibi çok hızlı da olabilir ve acil bir duruma sebep olabilir.
Beyaz kan hücrelerindeki azalmaya lökopeni denir ve genellikle SLE’de tehlikeli değildir.
Trombosit sayısında azalmaya trombositopeni adı verilir. Trombosit sayısı azalmış çocuklarda deride kolay morarma ve sindirim sistemi, idrar kanalı, rahim ve beyin gibi vücudun çeşitli kısımlarında kanama görülebilir.
İmmünolojik bozukluklar
Bu bozukluklar, kanda bulunan ve SLE’ye işaret eden otoantikorlara karşılık gelir:
a) Anti-fosfolipid antikorlarının bulunması (Ek 1);
b) Kendi DNA'sına karşı antikorlar (hücrelerin içindeki genetik yapıyı hedef alan otoantikorlar). Birincil olarak SLE’de görülürler. Bu test sık sık tekrarlanır çünkü kişinin kendi DNA'sına karşı ürettiği bu antikorların miktarında SLE aktifken artış yaşanır ve bu test, hekimlerin hastalığın aktivitesini ölçmesine yardımcı olur.
c) Anti- Sm antikorları, ilk kez Smith adlı bir hastanın kanında bulunduğundan, onun ismi ithaf edilmiştir. Bu antikorlar neredeyse SLE'ye özgül görüldüğünden sıklıkla tanıyı doğrulamaya yardımcı olur.
Anti nükleer antikorlar (ANA)
Nükleus denilen hücre çekirdeğini hedef alan otoantikorlardır. SLE hastalarının hemen hepsinin kanında bulunur. Ancak bu test, başka hastalıklarda ve hatta hafif derecede olmakla birlikte sağlıklı çocukların da yüzde 5-15’inde pozitif olabildiği için, pozitif ANA testi, tek başına SLE’nin kanıtı değildir.
TEDAVİ YÖNTEMLERİ
SLE’li çocukların tedavisinde onaylanmış bir ilaç bulunmamaktadır. SLE’nin belirtilerinin büyük çoğunluğu iltihaptan dolayıdır ve bu yüzden tedavisi, iltihabı azaltmayı amaçlar. SLE’li çocukların tedavisinde neredeyse evrensel olarak kullanılan beş ilaç grubu vardır:
Nonsteroid antiinflamatuvar ilaçlar (NSAİİ’ler)
Ibuprofen veya naproksen gibi iltihap giderici ilaçlar (NSAİİ'ler), artrit ağrısını kontrol etmekte kullanılır. Genellikle çok kısa bir süre için reçete edilirler ve artrit düzelince dozunun azaltılması önerilir. Bu ilaç ailesinde aspirin de dahil olmak üzere pek çok değişik ilaç yer alır. Günümüzde aspirin iltihap giderme etkisi için nadiren kullanılmaktadır. Ancak, antifosfolipid antikorları yükselmiş çocuklarda, istenmeyen kan pıhtılaşmasını önlemek amacıyla aspirin yaygın olarak kullanılır.
Sıtma ilaçları
Hidroksiklorokin gibi sıtmaya karşı kullanılan ilaçlar, diskoid veya sub-akut SLE döküntüsü tiplerinde deri döküntülerinin tedavisinde ve güneş hassasiyetinin kontrol edilmesinde çok yararlıdır. Bu ilaçların faydalı etkisini gösterebilmesi birkaç ay sürebilir. Bu ilaçlar erken uygulandığında hastalık alevlenmelerini azaltıyor, böbrek hastalığının kontrolünü kolaylaştırıyor ve kalp damar sistemi ile diğer organ sistemlerini hasardan koruyor gibi görünmektedir. SLE ile sıtma arasında bilinen bir ilişki yoktur. Bundan ziyade hidroksiklorokin, sıtmalı bireylerde de önemli olan bir durumu, SLE'deki bağışıklık sistemi anormalliklerini düzenlemeye yardımcı olur.
Kortikosteroidler
Prednizon veya prednizolon gibi kortikosteroidler iltihabı azaltmak ve bağışıklık sisteminin aktivitesini bastırmak için kullanılır ve SLE’nin temel tedavisi oluşturur. Hastalığın hafif olduğu çocuklarda kortikosteroidler ve sıtma ilaçları gerekli tek tedavi olabilir. Hastalık daha ciddi seyrettiği, böbrekler veya diğer iç organlarda tutulum yaşandığı zaman bağışıklık sistemini baskılayıcı (immün-süpresif) ilaçlarla birlikte kullanılır. Başlangıçtaki hastalıkta, genellikle haftalar veya aylar süren günlük kortikosteroid kullanımı olmaksızın kontrol sağlanamaz ve çoğu çocuğun bu ilaçlara ihtiyacı yıllarca sürer. Kortikosteroidlerin başlangıç dozu ve uygulama sıklığı, hastalığın şiddetine ve etkilenen organ sistemlerine bağlıdır. Yüksek doz ağızdan ya da damar içi kortikosteroidler genellikle ağır hemolitik anemi, merkezi sinir sistemi hastalığı ve böbrek tutulumunun daha ağır tiplerinin tedavisinde kullanılır. Kortikosteroidleri birkaç gün kullandıktan sonra çocuklar belirgin bir iyilik hissi ve enerji artışı yaşarlar. Hastalığın başlangıçtaki ortaya çıkış şekillerinin kontrol altına alınmasından sonra, kortikosteroidler çocuğun iyilik halini koruyabilecek mümkün olan en düşük doza indirilir. Hastalık aktivitesinin baskılandığından, belirli klinik ve laboratuvar ölçümlerle emin olmak amacıyla sık sık takibi yapılarak kortikosteroidler kademeli bir şekilde azaltılmalıdır.
Ergenler belki yan etkilerinden bıkmış belki de kendilerini daha iyi ya da daha kötü hissetmiş oldukları için zaman zaman kortikosteroidleri almayı bırakma, aldıkları dozu azaltma ya da artırma eğiliminde olabilirler. Çocuklar ve anne-babaların kortikosteroidlerin nasıl çalıştığını, tıbbi gözetim olmaksızın ilacı bırakmanın ya da değiştirmenin neden tehlikeli olduğunu anlamaları önemlidir. Bazı kortikosteroidler (kortizon) normalde vücutta üretilir. Tedaviye başlanınca vücut, kendi kortizon üretimini durdurarak cevap verir ve bunu üreten adrenal salgı bezleri tembelleşir.
Eğer kortikosteroidler uzun bir dönem kullanıldıktan sonra aniden kesilirse, vücut bir süre için yeterli kortizon üretmeye başlayamayabilir. Bunun sonucu, hayatı tehdit edici kortizon eksikliği olabilir (adrenal yetersizlik). Ek olarak kortikosteroid dozunun çok çabuk düşürülmesi, hastalığın alevlenmesine neden olabilir.
Biyolojik olmayan, hastalık modifiye edici ilaçlar (DMARD’ler)
Bu ilaçlar arasında azatiyoprin, metotreksat, mikofenolat mofetil ve siklofosfamid yer almaktadır. Kortikosteroid ilaçlardan farklı bir yolla etki eder ve iltihabı baskılar. Bu ilaçlar, kortikosteroidler tek başına SLE'yi kontrol altına alamadığında kullanılır ve doktorların bir yandan SLE'nin özelliklerini kontrol altında tutarken öbür yandan yan etkilerini azaltmak amacıyla kortikosteroidlerin günlük dozlarını azaltmasına yardımcı olur.
Mikofenolat mofetil ve azatiyoprin hap olarak verilirken siklofosfamid hap olarak veya damar içi olarak verilebilir. Siklofosfamid tedavisi, ağır merkezi sinir sistemi tutulumu olan çocuklarda kullanılır. Metotreksat, hap halinde veya deri altına enjekte edilerek verilir.
Biyolojik DMARD'lar
Biyolojik DMARD'lar (genelde kısaca biyolojikler olarak bilinir) otoantikorların üretimini ya da belirli bir molekülün etkisini bloke eden ajanları içerir. Bu ilaçlardan biri de temel olarak standart tedavi hastalığı kontrol altına almayı başaramadığında kullanılan rituksimabdır. Belimumab ise, kandaki B hücrelerinin antikor üreten tiplerini hedef alan bir biyolojik ilaç olup SLE hastası yetişkinlerin tedavisinde onaylanmıştır. Biyolojiklerin çocuklarda ve ergenlerde SLE için kullanımı genel olarak hala deneyseldir.
Otoimmün hastalıklar ve özellikle SLE alanında araştırmalar çok yoğundur. Geleceğe yönelik amaç; iltihap ve otoimmüniteye özgü mekanizmaların tespiti ve bütün bağışıklık sistemini baskılamaksızın tedavilerin hedefe yönelik olmasının sağlanmasıdır. Günümüzde SLE hakkında devam eden çok sayıda klinik çalışma vardır. Bu çalışmalar, çocukluk çağı SLE’sinin değişik yönleri hakkındaki bilgilerimizi geliştirecek araştırmaları ve yeni tedavilerin test edilmesini içerir. Devam eden aktif araştırmalar, SLE hastası çocuklar için geleceğin giderek daha umut dolu olmasını sağlamaktadır.